
ARTIGO ORIGINAL
DIAGNÓSTICOS DE ENFERMAGEM EM IDOSOS COM COVID-19 EM USO DE VENTILAÇÃO MECÂNICA INVASIVA: UM ESTUDO LONGITUDINAL
Isadora Barreira Queiroz1, Erika Silva de Sá2, Ricardo Costa da Silva3, Agueda Maria Ruiz Zimmer Cavalcante4
1 Universidade Federal de Goiás, Faculdade de Enfermagem. Goiânia, Goiás, Brasil. ORCID: 0000-0002-3516-1280. E-mail: isadorabarreiraq@gmail.com
2 Universidade Federal de Goiás. Programa de Pós-graduação em Enfermagem e Saúde. Goiânia, Goiás, Brasil. ORCID: 0000-0002-3026-6091. E-mail: erikadesa@mail.uft.edu.br
3 Universidade Estadual de Goiás, Unidade Universitária de Ceres, Curso de Enfermagem. Ceres, Goiás, Brasil. ORCID: 0000-0002-1355-5262. E-mail: ricardo@ueg.br
4 Universidade Federal de Goiás. Programa de Pós-graduação em Enfermagem e Saúde. Goiânia, Goiás, Brasil. ORCID: 0000-0003-3910-2162. E-mail: aguedacavalcante@ufg.br
RESUMO
Objetivo: Identificar os Diagnósticos de Enfermagem (DE) da NANDA International em idosos em cuidados intensivos por COVID-19 que demandaram suporte de ventilação mecânica invasiva. Métodos: Estudo observacional longitudinal, a partir da análise retrospectiva dos registros de enfermagem de 41 prontuários em três momentos distintos: na admissão na unidade de terapia intensiva, 24 horas após a intubação orotraqueal e no momento anterior ao desfecho (alta, óbito ou extubação). Medidas de razão de chances foram calculadas. A redação do manuscrito foi norteada pelo referencial STROBE. Resultados: Com tempo de hospitalização médio de 17 dias, foram identificados 127 DE na admissão, 133 DE nas 24 horas após a intubação e 159 DE antes do desfecho. O “Risco de Infecção” apresentou maior frequência ao longo da hospitalização (53,7%, 75,6% e 87,8%), enquanto o diagnóstico de “Ansiedade” apresentou a maior variação negativa (-240%). Enquanto a “Ansiedade” aumentou as chances de “Desobstrução Ineficaz das Vias Aéreas” (7,5 vezes) e “Padrão Respiratório Ineficaz” (27,7 vezes), o “Padrão Respiratório Ineficaz”, por sua vez, esteve relacionado com o “Risco de Integridade da Pele Prejudicada” (59 vezes). Conclusões: Houve a identificação de diferentes DE ao longo da hospitalização dos idosos, com grande variabilidade de frequências, dependendo do momento clínico avaliado.
Descritores: COVID-19; Diagnóstico de Enfermagem; Cuidado de Enfermagem ao Idoso Hospitalizado; Processo de Enfermagem; Respiração Artificial.
|
Como citar: Queiroz IB, Sá ES, Silva RC, Cavalcante AMRZ. Nursing diagnoses in older adults with COVID-19 on invasive mechanical ventilation: a longitudinal study. Online Braz J Nurs. 2025;24(Suppl 2):e20256884. https://doi.org/10.17665/1676-4285.20256884 |
O que já se sabe:
Idosos hospitalizados em terapia intensiva por COVID-19 apresentam demandas de cuidados complexos.
Enfermeiros intensivistas utilizam sistemas de linguagens padronizadas para expressar o julgamento clínico-diagnóstico mesmo em cenários complexos.
Diagnósticos de enfermagem em pacientes críticos podem variar em frequência e intensidade dependendo do momento da hospitalização.
O que este artigo acrescenta:
O diagnóstico de Risco de Infecção é frequentemente observado antes, durante e após a intubação orotraqueal de idosos críticos hospitalizados.
Existem fragilidades no processo diagnóstico e de avaliação clínica de enfermagem que se traduzem em diagnósticos de enfermagem de baixa acurácia.
A razão de chance de determinados diagnósticos de enfermagem depende do momento da hospitalização, sendo essenciais ações para a redução do espectro de gravidade.
INTRODUÇÃO
A demanda por cuidados críticos direcionados à população idosa na unidade de terapia intensiva (UTI) tem se expandido globalmente(1). No Brasil, até a presente data, a média de idade das internações em UTI é de 63 anos, e mais de 60% das hospitalizações são de idosos com idade igual ou superior a 60 anos(2). Essa realidade tem alterado o processo de trabalho na UTI, sobretudo porque a população idosa, quando comparada a adultos, frequentemente apresenta maior gravidade clínica(1,3) e necessita de mais intervenções, as quais, consequentemente, aumentam a carga de trabalho da enfermagem(3-4).
Recentemente, a epidemia global causada pela infecção do vírus Sars-CoV-2, denominada COVID-19, adicionou uma camada de complexidade ao cuidado do idoso crítico, especialmente por esse grupo etário ter sido acometido de modo desproporcional, com maiores taxas de hospitalização e mortalidade(5-7). Ainda, a presença de comorbidades comuns em idosos, como hipertensão arterial(8), diabetes(9), doenças respiratórias crônicas e doença renal(10), é um fator que aumenta significativamente o risco para o desenvolvimento crítico deste agravo(11).
Nesses casos, o uso da Ventilação Mecânica Invasiva (VMI) de maneira precoce demonstrou ser uma estratégia efetiva para a redução da mortalidade em pacientes com complicações da COVID-19(12). Em geral, as manifestações clínicas que demandam o uso de VMI são secundárias a uma sucessão de eventos que incluem pneumonia, síndrome do desconforto respiratório agudo, sepse ou até disfunção de múltiplos órgãos(11). Em consequência, os cuidados de enfermagem necessários à assistência destes pacientes críticos são complexos e requerem um processo de raciocínio clínico multidimensional, a partir da multiplicidade de necessidades humanas a serem assistidas(13).
Como requisito ético-legal da profissão, reafirmado pela Resolução 736/2024 do Conselho Federal de Enfermagem brasileiro(14), o processo de enfermagem é um modelo metodológico para o desempenho sistemático da prática profissional que favorece a identificação das demandas de cuidados, mesmo em cenários de elevada complexidade clínica e terapêutica, e oferece subsídios para o planejamento do cuidar a partir da prescrição terapêutica e da avaliação dos resultados alcançados. Assim, para a prática baseada em evidências e a efetividade das intervenções de enfermagem, faz-se necessário ancorar o raciocínio clínico-diagnóstico em modelos mentais estruturados e Sistemas de Linguagens Padronizadas (SLP) como guias da prática(14-15).
Dentre os sistemas de classificação para Diagnósticos de Enfermagem (DE) reconhecidos mundialmente, a NANDA Internacional (NANDA-I) é a classificação de enfermagem com maior nível de evidência e pesquisas clínicas(16). Nessa classificação, o DE é definido como o “julgamento clínico sobre uma resposta humana a condições de saúde/processos da vida, ou uma suscetibilidade a tal resposta, que é reconhecida em um indivíduo, uma família ou uma comunidade”(17). Na UTI, tais julgamentos refletem intimamente as preocupações específicas da disciplina, que podem fornecer os primeiros sinais de deterioração do paciente(18). Assim, a priorização dos DE, considerando possíveis evoluções clínicas, auxilia na elaboração de planos de cuidados com intervenções de enfermagem personalizadas, com maior possibilidade de alcançar resultados custo-efetivos e redução dos riscos(19).
Estudos com a utilização dos SLP da enfermagem estimulam seu uso pelos enfermeiros clínicos, contribuem para a documentação e o registro confiável do cuidado na assistência e auxiliam no aprimoramento da ciência da enfermagem. Logo, apesar de diferentes estudos sobre DE terem sido desenvolvidos em pacientes com COVID-19(13,20-21), ainda há uma lacuna nas evidências direcionadas a idosos em uso de VMI, sobretudo quanto à evolução das respostas humanas em momentos distintos do espectro clínico, na perspectiva da enfermagem. Portanto, o objetivo deste estudo foi identificar os DE da classificação da NANDA-I em idosos hospitalizados por COVID-19 em UTI que demandaram suporte de VMI.
MÉTODO
Desenho, período e local do estudo
Estudo observacional, longitudinal e retrospectivo, relacionado ao macroprojeto “Validação clínica do resultado NOC resposta à ventilação mecânica no adulto idoso com COVID-19”, vinculado à Universidade Federal de Goiás. A redação do manuscrito foi norteada pelo referencial Strengthening the Reporting of Observational Studies in Epidemiology (STROBE)(22).
O estudo foi conduzido por meio de dados secundários de prontuários de idosos internados em uma UTI de um hospital universitário da região central do Brasil, referência para o tratamento da COVID-19 durante as fases iniciais da pandemia. Foram consideradas para a coleta de dados as internações ocorridas no período de 1º de janeiro a 31 de dezembro de 2021.
População ou amostra; critérios de inclusão e exclusão
A população do estudo foi composta por prontuários de pacientes idosos, com idade igual ou superior a 60 anos, hospitalizados na UTI no período do estudo, com diagnóstico confirmado de COVID-19 por testes rápidos, RT-PCR ou teste de antígeno, e que demandaram suporte ventilatório invasivo. Foram excluídos os prontuários com registros de enfermagem incompletos ou ilegíveis que impossibilitavam a verificação dos DE identificados nos três momentos de interesse do estudo: na admissão na UTI, 24 horas após a intubação orotraqueal (IOT) e antes do desfecho (extubação ou óbito). A Figura 1 apresenta o fluxo de seleção da amostra de prontuários analisados.
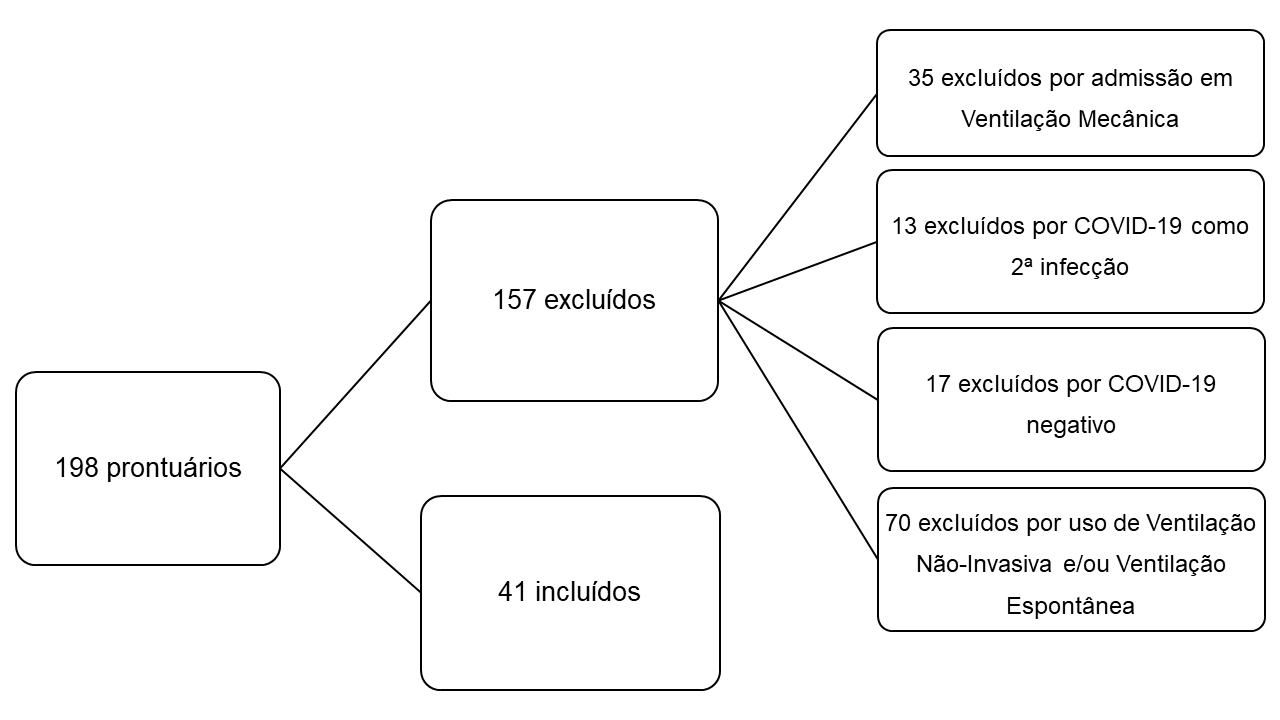
Fonte: dados da pesquisa, 2021.
Figura 1 – Fluxo de seleção dos prontuários de idosos hospitalizados na unidade de terapia intensiva
Protocolo do estudo
Inicialmente, com o intuito de identificar os potenciais idosos que cumpriam os critérios de elegibilidade, foi solicitada ao Núcleo Interno de Regulação (NIR) do hospital a relação de pacientes que ficaram internados na UTI destinada a pacientes com COVID-19 no ano de 2021. De posse da lista, foi realizada uma triagem para selecionar os pacientes idosos e, com isso, solicitar cada prontuário ao serviço de arquivo médico da instituição para a coleta de dados.
Na referida instituição, em virtude da emergência sanitária, adotava-se o prontuário físico, composto por informações do paciente (nome, sexo, idade, raça, procedência e ocupação) e informações clínicas (diagnóstico médico, comorbidades, tempo de internação, sinais vitais, balanço hídrico, avaliação neurológica, respiratória, cardiovascular, gastrointestinal, cutaneomucosa e urinária).
Em relação aos DE, havia uma pré-seleção em formato de checklist dos mais frequentes na unidade, com suas características definidoras e fatores relacionados e/ou de risco conforme descritos pela NANDA-I, que eram selecionados se considerados presentes com base no julgamento clínico-diagnóstico do enfermeiro. Ressalta-se que, apesar de se adotar o formato de pré-seleção, havia espaço para a inclusão de novos DE em consonância com a apresentação clínica dos pacientes. O prontuário incluía, ainda, espaço próprio para as evoluções e prescrições de enfermagem. Os dados foram coletados a partir de um instrumento elaborado pelos autores com as variáveis de interesse: dados sociodemográficos, clínicos e os DE identificados pelos enfermeiros em cada momento da evolução clínica.
Análise dos resultados e estatística
Os dados foram digitados em planilhas do programa Microsoft Excel e transpostos para o software estatístico IBM SPSS® versão 25 e JAMOVI® versão 1.6.23. As variáveis contínuas foram analisadas por medidas de tendência central (média e mediana) e de dispersão (desvio padrão e intervalo interquartílico); as variáveis categóricas foram analisadas por medidas de frequência relativa e absoluta.
Para testar a normalidade da distribuição dos dados, o teste Shapiro-Wilk foi aplicado, considerando-se ajuste à distribuição normal para valores de p > 0,05. Para verificar o crescimento ou declínio do número de casos para cada diagnóstico, o coeficiente de variação (CV) foi calculado, considerando o número de casos no desfecho e o número de casos na admissão. Para verificar associações entre a presença dos DE e as variáveis clínicas e sociodemográficas, o teste exato de Fisher foi aplicado, dada a ocorrência de frequências inferiores a cinco. Foram considerados significantes os valores de p ≤ 0,05.
A razão de chance (OR) foi calculada pelo quociente entre a proporção de pessoas que desenvolveu um determinado DE concomitante a outro DE já instalado e a proporção de indivíduos que não desenvolveram esse mesmo diagnóstico na presença do outro. Essa medida foi calculada para identificar em que medida a presença de um diagnóstico aumenta as chances de ocorrência de outro durante os momentos de admissão, após a IOT e no desfecho. Para avaliar a significância estatística da razão de chance, foram calculados os intervalos de confiança de 95%, sendo considerados significantes aqueles que não incluíam o valor nulo de um.
Aspectos éticos
Este estudo atendeu às exigências científicas de pesquisas envolvendo seres humanos e obedeceu às normas da Resolução 466/12 do Conselho Nacional de Saúde. O projeto principal foi avaliado e aprovado pelo Comitê de Ética em Pesquisa Leide das Neves Ferreira. Além disso, os avaliadores de prontuários foram capacitados e assinaram um termo de sigilo e confidencialidade dos dados.
RESULTADOS
Entre os 41 prontuários analisados, observou-se que 22 (53,7%) dos idosos eram do sexo masculino, pardos (53,6%), com ensino fundamental incompleto (31,7%), aposentados (60,9%) e com idade média de 73 anos (DP = 7,6). O tempo médio de hospitalização na unidade de terapia intensiva (UTI) foi de 17 dias (DP = 8,4), com mínimo de 3 e máximo de 39 dias de internação. O principal método diagnóstico para a COVID-19 utilizado foi o RT-PCR (53,6%), e cerca de 75% dos hospitalizados apresentavam imunização com pelo menos uma dose da vacina. Aproximadamente 87% dos idosos tinham diagnóstico prévio de pelo menos uma comorbidade, sendo as mais frequentes a hipertensão arterial (56,1%) e o diabetes mellitus (36,6%).
A Tabela 1 apresenta a frequência dos diagnósticos de enfermagem (DE) em cada momento da coleta de dados, bem como sua variação ao longo dos três momentos da evolução clínica, sendo esta positiva (aumento da presença do DE) ou negativa (redução da frequência ao longo do tempo). O DE com maior frequência na admissão (53,7%) foi o “Risco de Infecção”, com um aumento de quase 25% após a intubação orotraqueal (IOT) (75,6%), elevando-se também antes do desfecho do paciente (87,8%), o que representa uma variação de crescimento positiva de 39% em relação à admissão.
Tabela 1 - Frequência e variação dos diagnósticos de enfermagem nos três diferentes momentos de avaliação. Goiânia, GO, Brasil, 2021
|
Avaliações |
||||||||
|
1º momento |
2º momento |
3º momento |
Total (N) |
Variação (%) |
||||
|
n |
(%) |
n |
(%) |
n |
(%) |
|||
|
Risco de Infecção |
22 |
31 |
75,6 |
36 |
87,8 |
89 |
||
|
Risco de Quedas |
11 |
26,8 |
15 |
36,6 |
18 |
43,9 |
44 |
39 |
|
Risco de Integridade da Pele Prejudicada |
10 |
24,4 |
12 |
29,3 |
16 |
39 |
38 |
38 |
|
Risco de Glicemia Instável |
12 |
29,3 |
13 |
31,7 |
12 |
29,3 |
37 |
0 |
|
Risco de Constipação |
6 |
14,6 |
11 |
26,8 |
10 |
25 |
27 |
40 |
|
Ansiedade |
17 |
41,5 |
4 |
9,8 |
5 |
12,2 |
26 |
-240 |
|
Risco de Lesão |
5 |
12,2 |
9 |
21,9 |
10 |
25 |
24 |
50 |
|
Padrão Respiratório Ineficaz |
6 |
14,6 |
6 |
14,6 |
10 |
25 |
22 |
40 |
|
Desobstrução Ineficaz das Vias Aéreas |
5 |
12,2 |
6 |
14,6 |
9 |
21,9 |
20 |
44 |
|
Risco de Contaminação |
8 |
19,5 |
5 |
12,2 |
6 |
14,6 |
19 |
-33 |
|
Risco de Sangramento |
5 |
12,2 |
4 |
9,8 |
8 |
19,5 |
17 |
38 |
|
Déficit no Autocuidado para Banho |
4 |
9,8 |
4 |
9,8 |
7 |
17,7 |
15 |
43 |
|
Constipação |
5 |
12,2 |
6 |
14,6 |
4 |
9,77 |
15 |
-25 |
|
Insônia |
6 |
14,6 |
3 |
7,3 |
4 |
9,77 |
13 |
-50 |
|
Privação de sono |
5 |
12,2 |
4 |
9,8 |
4 |
9,77 |
13 |
-25 |
|
Total |
N = 127 |
N = 133 |
N = 159 |
|
|
|||
|
Média = 3,1 |
Média = 3,2 |
Média = 3,9 |
|
|
||||
|
DP = 2,1 |
DP = 2,4 |
DP =2,9 |
|
|
||||
Legenda: DP: Desvio-Padrão.
Fonte: dados da pesquisa, 2021.
O DE “Ansiedade” foi o segundo mais frequente na admissão (41,5%). Todavia, após a intubação e antes do desfecho, sua frequência reduziu consideravelmente para 9,8% e 12,2%, respectivamente, apresentando a maior variação de declínio (-240%). Nos três momentos, os diagnósticos de “Insônia” e “Privação de Sono” foram os menos frequentes.
Ao analisar as variáveis sociodemográficas e clínicas, apenas uma associação foi estatisticamente significativa: para o diagnóstico “Padrão Respiratório Ineficaz”, a distribuição de casos entre idosos e muito idosos (> 80 anos) foi significativa (p ≤ 0,05).
Considerando a razão de chances entre os diagnósticos, foram identificadas interações significativas nos três momentos. Na admissão na UTI (Tabela 2), o DE “Risco de Quedas” esteve associado a um aumento de 4,8 vezes (IC 95%: 1,1 – 21,2) nas chances de ocorrência do “Risco de Glicemia Instável” e de 8 vezes (IC 95%: 1,2 – 52,9) nas chances de “Padrão Respiratório Ineficaz”. Por sua vez, o “Padrão Respiratório Ineficaz” foi associado a um aumento de 27,7 vezes (IC 95%: 1,4 – 534,8) nas chances do DE “Ansiedade”.
Na avaliação após a IOT, a presença do “Risco de Integridade da Pele Prejudicada” associou-se a um aumento de 4,8 vezes (IC 95%: 1,1 – 21,2) nas chances de “Risco de Constipação”, de 5,4 vezes (IC 95%: 1,2 – 23,0) para “Risco de Glicemia Instável” e de 59 vezes (IC 95%: 2,9 – 1184) para “Padrão Respiratório Ineficaz”. Este último, por sua vez, foi associado a um aumento de 24,2 vezes nas chances de ocorrência do “Risco de Constipação” (IC 95%: 2,4 – 245,9).
Tabela 2 - Razão de chances entre os diagnósticos no momento da admissão na UTI, após a IOT e antes do desfecho. Goiânia, GO, Brasil, 2021
|
1º Momento – Admissão |
||||||
|
DE |
RQ |
RIPP |
RGI |
RC |
A |
RL |
|
RGI |
4,8 |
|
|
|
|
|
|
IC 95% |
(1,1 – 21,2) |
|
|
|
|
|
|
RL |
|
|
14 |
|
|
|
|
IC 95% |
|
|
(1,4 – 143,6) |
|
|
|
|
PRI |
8 |
|
|
|
27,7 |
|
|
IC 95% |
(1,2 – 52,9) |
|
(1,4 – 534,8) |
|||
|
2º Momento – Pós Intubação Orotraqueal |
||||||
|
DE |
RQ |
RIPP |
RGI |
RC |
A |
RL |
|
RGI |
|
5,4 |
|
|
|
|
|
IC 95% |
(1,2 – 23) |
|
|
|
||
|
RC |
|
4,8 |
|
|
|
|
|
IC 95% |
(1,1 – 21,2) |
|
|
|
||
|
RL |
5,11 |
|
|
|
15,5 |
|
|
IC 95% |
(1,1 – 24,9) |
|
(1,4 – 175,4) |
|||
|
PRI |
|
59 |
|
24,2 |
|
|
|
IC 95% |
(2,9 – 1184) |
(2,4 – 245,9) |
|
|||
|
3º Momento – Desfecho |
||||||
|
DE |
RQ |
RIPP |
RGI |
RC |
A |
RL |
|
PRI |
|
5,4 |
|
5,0 |
|
5,0 |
|
IC 95% |
(1,4 – 25,9) |
(1,0 – 23,9) |
(1,0 – 23,9) |
|||
|
DIVA |
|
|
|
|
7,5 |
|
|
IC 95% |
|
|
|
(1,0 – 55) |
||
Legenda: RQ – Risco de Quedas; RIPP – Risco de Integridade da Pele Prejudicada; RGI – Risco de Glicemia Instável; RC – Risco de Constipação; A – Ansiedade; RL – Risco de Lesão; PRI – Padrão Respiratório Ineficaz; DIVA – Desobstrução Ineficaz das Vias Aéreas.
Fonte: dados da pesquisa, 2021.
Na avaliação pré-desfecho (óbito ou extubação), o “Padrão Respiratório Ineficaz” aumentou as chances de ocorrência de três diagnósticos: 5,4 vezes para “Risco de Integridade da Pele Prejudicada” (IC 95%: 1,4 – 25,9) e 5 vezes tanto para “Risco de Constipação” (IC 95%: 1,0 – 23,9) quanto para “Risco de Lesão” (IC 95%: 1,0 – 23,9). Verificou-se, ainda, que o DE “Ansiedade” aumentou em 7,5 vezes (IC 95%: 1,0 – 55) as chances para a ocorrência do DE “Desobstrução Ineficaz das Vias Aéreas”.
DISCUSSÃO
Os resultados deste estudo destacam a frequência dos diagnósticos de enfermagem (DE) em distintos momentos da hospitalização em unidade de terapia intensiva (UTI), bem como suas características clínicas. A maior parcela dos idosos incluídos era do sexo masculino e com comorbidades de risco para maior gravidade, como hipertensão arterial e diabetes mellitus, semelhante ao encontrado em outros estudos(8-9,11). Quanto às respostas humanas oriundas dessa condição de saúde, observa-se que a frequência dos DE aumentou ao longo do tempo, em especial com a necessidade de uso de terapêuticas invasivas, como a ventilação mecânica, sendo este, portanto, um possível indicador de demandas de cuidados(20-21,23).
O DE com maior frequência nos três momentos analisados foi o “Risco de Infecção”, definido pela NANDA-I como “suscetibilidade à invasão e multiplicação de organismos patogênicos”(17). Esse DE apresentou uma variação de crescimento positiva no desfecho em relação à admissão. Esse aumento pode estar relacionado à piora do quadro clínico e à instabilidade hemodinâmica, com a consequente necessidade de realizar um maior número de procedimentos invasivos, maior permanência de dispositivos e maior exposição a patógenos que acompanham o tempo de internação em cuidados críticos(24).
Outro fator de risco para esse diagnóstico é a própria resposta imune prejudicada. O envelhecimento, por si só, provoca alterações no sistema imunológico, resultando na diminuição da imunidade inata e adquirida(1), e nos casos críticos da COVID-19, observa-se uma piora dessa disfunção(25). Em um estudo de mapeamento cruzado que utilizou prontuários de pacientes adultos com COVID-19 em UTI, o diagnóstico “Risco de Infecção” obteve uma prevalência de 45,61%(26).
Portanto, apesar de não incrementar as chances de ocorrência de outros diagnósticos neste estudo, seus fatores de risco são bem estabelecidos na literatura e intimamente relacionados com o desempenho de práticas de gestão da segurança do paciente(27), sendo sua elevada frequência um possível reflexo da cultura de segurança institucional na unidade investigada.
Outro diagnóstico com elevada frequência e identificado nos três momentos do estudo foi o “Risco de Glicemia Instável”. Ressalta-se que esse diagnóstico foi renomeado na edição da NANDA-I 2024-2026 para Risco de Autogestão Ineficaz do Padrão de Glicemia e adota como definição a “suscetibilidade a manejo insatisfatório de sintomas, regime terapêutico e mudanças no estilo de vida associados à convivência com flutuações recorrentes no nível de glicose sanguínea fora da faixa desejável”(17).
Estima-se que aproximadamente 828 milhões de adultos no mundo tenham diabetes, um aumento de 630 milhões desde 1990(28). Os pacientes idosos com COVID-19 em cuidados críticos apresentam alta prevalência de DM(6,9), além de frequentemente manifestarem estresse excessivo(29), perda de peso excessiva e ingestão alimentar inadequada(25), os quais são fatores de risco adicionais para essa resposta humana indesejável(17).
Uma revisão sistemática e metanálise demonstrou que o não controle glicêmico em pacientes gravemente enfermos com COVID-19 e DM está relacionado a um aumento da taxa de mortalidade, aumento da taxa de infecção, necessidade de ventilação mecânica e hospitalização prolongada(30). Portanto, é de fundamental relevância implementar estratégias precoces e personalizadas para alcançar o melhor controle glicêmico desde a admissão na UTI. Em consonância com esse achado, em estudo realizado com o objetivo de identificar os possíveis DE da NANDA-I em pacientes críticos com COVID-19, o diagnóstico “Risco de glicemia instável” foi considerado válido para esse contexto clínico com 100% de concordância dos enfermeiros peritos(31).
Outro diagnóstico com relevância neste estudo foi o “Risco de Quedas”, definido pela NANDA-I no contexto do adulto como “suscetibilidade de um indivíduo > 18 anos de idade de passar por um evento que resulta em deslocamento inadvertido para o chão, o piso ou outra área de superfície inferior”(17). As quedas são consideradas um problema de saúde pública crescente(32) e a avaliação frequente do status de risco é considerada um indicador de qualidade da assistência, além de ser uma das metas internacionais de segurança do paciente(33).
A ocorrência do evento queda em UTI é menos frequente quando comparada aos demais setores do hospital(34). Em um estudo que comparou índices de quedas e os danos associados em um hospital privado, identificou-se que, no período de um ano, 90,9% das quedas ocorreram nas Unidades de Internação e 9,1% nas UTIs(35). No presente estudo, a elevada frequência e o aumento linear desse diagnóstico, quando comparado aos demais, podem estar associados à baixa acurácia do processo diagnóstico, além da não reavaliação da manutenção dos DE previamente elencados em diferentes momentos da hospitalização.
Todavia, independentemente do cenário de avaliação, as quedas em pacientes hospitalizados podem resultar em danos físicos e psicológicos, aumentar o tempo de hospitalização e os custos hospitalares, justificando a avaliação e o acompanhamento criterioso da gradação do risco(33). Em pesquisa que investigou a assistência a pacientes hospitalizados com COVID-19, entre as intervenções de enfermagem mais frequentemente documentadas, destacou-se a gestão ambiental, que compreende práticas como a elevação das grades da cama, visando prevenir quedas e outros eventos adversos(36).
Pacientes adultos em risco de queda podem apresentar fatores predisponentes relacionados aos níveis glicêmicos instáveis, como a ocorrência de hipoglicemias não abordadas a tempo pela equipe(30) ou o atraso no início da terapia nutricional devido à instabilidade clínica(37). Não se trata de uma causalidade em que o “Risco de Quedas” causa a glicemia instável. Pelo contrário, a própria condição crítica do idoso, exacerbada pela COVID-19, predispõe a uma disfunção multifatorial que impacta tanto o equilíbrio e a mobilidade (aumentando o risco de quedas) quanto a regulação metabólica (levando à instabilidade glicêmica). Além disso, a doença crítica é uma condição que aumenta as chances de instabilidade glicêmica, justificando o monitoramento mais frequente dessa resposta na UTI(17).
De forma análoga, a associação entre o “Risco de Quedas” e o “Padrão Respiratório Ineficaz” na admissão pode indicar que pacientes com maior fragilidade e instabilidade geral, propensos a quedas, também apresentam maior comprometimento respiratório devido à gravidade da doença, sedação, fraqueza muscular e imobilidade, fatores que, por sua vez, contribuem para um padrão respiratório ineficaz(38).
O diagnóstico “Risco de Integridade da Pele Prejudicada” apresentou evolução positiva ao longo dos momentos observados. Os idosos com COVID-19 em VMI estão mais suscetíveis a essa resposta humana em decorrência da mobilidade física prejudicada, idade avançada, presença de comorbidades, nível de consciência diminuído e oxigenação tecidual diminuída(39). Adicionalmente, idosos apresentam mudanças na estrutura e função da pele, como redução das fibras elásticas e colágenas, o que gera maior ressecamento e menor espessura, favorecendo a perda da integridade(40). Logo, tanto pessoas em extremos de idade quanto hospitalizadas em terapia intensiva são reconhecidas como populações em risco para esse diagnóstico(17).
As razões de chances identificadas revelam associações complexas entre os DE, que demandam uma interpretação cuidadosa no contexto clínico. É fundamental reconhecer que, em estudos observacionais, uma associação estatística não implica necessariamente uma relação de causa e efeito. Frequentemente, a coexistência de múltiplos diagnósticos reflete a intrincada rede de fatores de risco compartilhados e as vulnerabilidades inerentes à condição do paciente.
Observou-se que pacientes em “Risco de Integridade da Pele Prejudicada” compartilham fatores predisponentes à constipação, como mobilidade física prejudicada, ingesta nutricional inadequada e desequilíbrio hidroeletrolítico, que atrasam o peristaltismo e a formação do bolo fecal(17,41-42). Em relação ao “Risco de Glicemia Instável”, a ingesta nutricional inadequada e o tabagismo são fatores de risco comuns que influenciam ambos os diagnósticos, o que pode reforçar um desencadeamento comum a partir da interação na cadeia causal(9,17,37-38).
Já em relação ao aumento de chances do “Padrão Respiratório Ineficaz” a partir do “Risco de Integridade da Pele Prejudicada”, observa-se o compartilhamento de fatores de risco como a posição no leito e o sobrepeso(17) que, ainda que em menor intensidade, podem influenciar o processo ventilatório. Todavia, a natureza multissistêmica do paciente crítico reforça o quadro de gravidade que leva à imobilização, sedação e disfunção orgânica, impactando a integridade da pele e o funcionamento intestinal. Destaca-se ainda que a razão de chances para esse achado apresentou um IC muito amplo, o que requer cautela na interpretação.
A frequência do DE “Risco de Lesão” teve uma variação positiva de 50% da admissão até o desfecho. Esse DE era conceituado pela NANDA-I (edição 2021-2023) como “suscetibilidade à lesão física por condições ambientais que interagem com os recursos adaptativos e defensivos do indivíduo, que pode comprometer a saúde”(43). A presença desse DE pode decorrer das barreiras físicas da UTI, do processo de disfunção cognitiva por hipóxia, de modos inseguros de transporte e da maior exposição a patógenos(44), o que também justifica a associação com “Ansiedade” e “Risco de Quedas”.
Porém, em estudos similares e consensos da área, esse DE não foi identificado(20-21,26,31), ao contrário de suas variações mais específicas, como o “Risco de Lesão na Córnea” e o “Risco de Lesão por Pressão”. Como na instituição era utilizado um formulário pré-formatado, é possível que a elevada frequência deste DE esteja relacionada à não especificação dos eixos diagnósticos no registro de enfermagem, prejudicando a acurácia do processo.
No cenário de terapia intensiva, a ênfase em DE que englobam o domínio de enfrentamento e tolerância ao estresse(17) não é comumente registrada, com o cuidado direcionado às necessidades fisiológicas. Em um estudo que descreveu a frequência de DE em pacientes com COVID-19, a ansiedade foi um dos mais registrados (84%), entretanto, esses registros foram em pacientes que não demandavam intubação orotraqueal(45). Acredita-se que a ansiedade possa estar relacionada à gravidade da doença, ao isolamento, à ausência de pessoas significativas e ao sentimento de abandono(46).
O DE “Risco de Constipação” também foi frequente a partir do segundo momento e perdurou até o desfecho. Em pacientes com COVID-19 grave, observou-se que a nutrição enteral é viável, mas a incidência de constipação foi encontrada em 87% destes pacientes(37). Além do mais, o vírus SARS-CoV-2 infecta as células através do receptor da Enzima Conversora de Angiotensina 2, presente em grande quantidade no trato gastrointestinal, o que pode aumentar o risco de constipação(47).
Destaca-se ainda que pacientes com alterações no padrão respiratório podem apresentar exacerbação do estresse e da ansiedade(48-50), reduzindo a mobilidade no leito para atingir um equilíbrio entre a demanda e a oferta de oxigênio. Soma-se o fato de que, pela instabilidade clínica, tais pacientes demandam maior assistência no autocuidado para atividades como alimentação e banho, alterando a rotina do idoso e reduzindo sua autonomia(17,23). Em conjunto, todos esses fatores contribuem para o risco de constipação.
Com relação ao diagnóstico “Padrão Respiratório Ineficaz”, houve um aumento de 10,4% no terceiro momento em comparação aos dois anteriores, mostrando-se significativo em pacientes mais idosos. Essa resposta humana é caracterizada como “dificuldade em manter a ventilação adequada durante a inspiração e/ou a expiração”(17). Pacientes acometidos por COVID-19 lidavam, na fase aguda da pandemia, com uma situação desconhecida e um estresse excessivo, o que pode justificar o quadro de ansiedade, que, por sua vez, amplia a gravidade do “Padrão Respiratório Ineficaz”(38,49-50).
Em estudos similares, o “Padrão Respiratório Ineficaz” foi evidenciado junto a outras respostas da oxigenação, como “Troca de Gases Prejudicada” e “Ventilação Espontânea Prejudicada”(13,20,26,31,48). Outro estudo identificou frequências expressivamente diferentes em pacientes com (100%) e sem (66,7%) COVID-19 na mesma UTI(51). Desse modo, é importante observar que, no curso dessa condição de saúde, as respostas respiratórias são expressivas e demandam cuidados de enfermagem tempo-dependentes, com tomadas de decisão seguras e assertivas(50,52).
Todavia, apesar de diagnósticos respiratórios terem sido observados, destaca-se a ausência de registros relacionados ao diagnóstico Resposta Disfuncional ao Desmame Ventilatório: Adulto(17). O desmame da ventilação mecânica é uma atividade comum que requer expertise do enfermeiro para avaliar precocemente falhas no teste de respiração espontânea(53). Em estudo com pacientes críticos com COVID-19, esse diagnóstico foi o menos identificado(20).
O Conselho Federal de Enfermagem possui resolução específica sobre as competências do enfermeiro no cuidado a pacientes em ventilação mecânica(54), mas observa-se que sua aproximação com o desmame ainda é frágil, o que justifica a ausência de identificação dessa resposta e a presença isolada de outras que influenciam desfavoravelmente, como a “Desobstrução Ineficaz das Vias Aéreas”(17). Estudo que avaliou a população adulta com COVID-19 identificou uma prevalência de 36,5% desse diagnóstico, sendo os idosos a maior parcela(55).
Registros em papel ou em formulários pré-formatados, como os utilizados neste estudo, tendem a não representar completamente os julgamentos realizados por enfermeiros, além de demandarem maior tempo e prejudicarem a acurácia do registro(56-58). Outro fator é que, no momento pandêmico, os enfermeiros apresentaram dificuldades em implementar o processo de enfermagem devido ao aumento súbito da carga de trabalho(59), o que resultou em menor acurácia diagnóstica. Assim, esses fatores em conjunto podem explicar algumas incongruências observadas nos resultados.
Como limitações do estudo, destacam-se a impossibilidade de generalização dos resultados por corresponderem a dados de fonte secundária, de um único centro e de um período inicial da pandemia. Adicionalmente, a natureza observacional e retrospectiva não permite estabelecer relações de causa e efeito, sendo as razões de chances interpretadas como indicadores de associação. Todavia, os resultados permitem a reflexão da prática de enfermagem em outros contextos e avançam ao apresentar perfis diagnósticos em fases distintas da evolução dos pacientes, o que minimiza tal limitação.
CONCLUSÃO
A prevalência de diagnósticos de enfermagem em diferentes fases da COVID-19 em idosos sob ventilação mecânica demonstra a complexidade dos cuidados requeridos ao longo da hospitalização do paciente crítico. O diagnóstico “Risco de Infecção” foi o mais prevalente nos três momentos investigados. Após a intubação orotraqueal e no desfecho clínico, outras respostas, como “Risco de Quedas” e “Risco de Integridade da Pele Prejudicada”, também foram identificadas. Antes da intubação, destaca-se a presença de respostas de enfrentamento, como a “Ansiedade”, e aquelas relacionadas à gestão do cuidado, como o “Risco de Glicemia Instável”.
A fragilidade intrínseca do paciente idoso, as comorbidades preexistentes e o impacto sistêmico da COVID-19 criam um ambiente propício para a manifestação simultânea de múltiplos diagnósticos. Essas interações fornecem insights valiosos sobre a interconexão dos Diagnósticos de Enfermagem, cuja complexidade clínica aponta para a coexistência e interdependência de fenômenos. Tais fenômenos devem ser compreendidos pela enfermagem visando o desenvolvimento de planos de cuidados mais integrados e intervenções preventivas, otimizando a segurança e a qualidade da assistência.
Apesar do término do período de emergência sanitária da pandemia de COVID-19, estudos que avaliam retrospectivamente a evolução clínica dos pacientes que foram hospitalizados, especialmente na forma grave, apontam caminhos a serem superados para aprimorar a assistência de enfermagem em terapia intensiva. Além disso, contribuem para a reflexão sobre a prática atual e elucidam a história natural dessa condição sob a ótica da disciplina da enfermagem.
CONFLITO DE INTERESSES
Os autores declaram não haver conflito de interesses.
FINANCIAMENTO
Conselho Nacional de Desenvolvimento Científico e Tecnológico – CNPq (100391/2023-0).
1. Akinosoglou K, Schinas G, Almyroudi MP, Gogos C, Dimopoulos G. The impact of age on intensive care. Ageing Res Rev. 2023;84:101832. https://doi.org/10.1016/j.arr.2022.101832
2. Associação de Medicina Intensiva Brasileira. Características das internações [Internet]. São Paulo: UTIs Brasileiras; c2023 [citado 2025 Ago 18]. Disponível em: https://www.utisbrasileiras.com/caracteristicas-das-internacoes/
3. Ferretti-Rebustini RE de L, Nogueira L de S, Silva R de CGE, Poveda V de B, Machado SP, Oliveira EM de, et al. Aging as a predictor of nursing workload in Intensive Care Unit: results from a Brazilian Sample. Rev Esc Enferm USP. 2017;51:e03216. https://doi.org/10.1590/s1980-220x2016237503216
4. Ribeiro JB, Lopes FJ, Barbosa AC de L, Gallasch CH, Santos ES, Ferretti-Rebustini RE de L. Nursing Workload and care required by older adults in intensive care. Rev. bras. geriatr. gerontol. 2023;26:e230134. https://doi.org/10.1590/1981-22562023026.230134.en
5. Abate SM, Checkol YA, Mantefardo B. Global prevalence and determinants of mortality among patients with COVID-19: A systematic review and meta-analysis. Ann Med Surg (Lond). 2021;64:102204. https://doi.org/10.1016/j.amsu.2021.102204
6. Macedo LR, Araújo CB de, Carvalho LF de, Lobato JCP, Paiva NS, Costa AJL. Excesso de mortalidade geral e mortalidade por COVID-19 no Brasil e regiões no ano de 2020. Cad Saude Publica. 2025;40(11):e00217323. https://doi.org/10.1590/0102-311XPT217323
7. Abul Y, Leeder C, Gravenstein S. Epidemiology and Clinical Presentation of COVID-19 in Older Adults. Infect Dis Clin North Am. 2023;37(1):1-26. https://doi.org/10.1016/j.idc.2022.11.001
8. Batista MJ, Lino CM, Tenani CF, Barbosa AP, Latorre M do RD de O, Marchi E. COVID-19 Mortality among Hospitalized Patients: Survival, Associated Factors, and Spatial Distribution in a City in São Paulo, Brazil, 2020. Int J Environ Res Public Health. 2024;21(9):1211. https://doi.org/10.3390/ijerph21091211
9. Fériz-Bonelo KM, Iriarte-Durán MB, Giraldo O, Parra-Lara LG, Martínez V, Urbano MA, et al. Clinical outcomes in patients with diabetes and stress hyperglycemia that developed SARS-CoV-2 infection. Biomedica. 2024;44(Sp. 1):73-88. https://doi.org/10.7705/biomedica.7095
10. Brito C, de Araujo Mariz C, Freitas de Oliveira França R, Lopes EP, Silva LE, Neto RL, et al. Clinical-laboratory characteristics predictive of COVID-19 severity: a prospective hospital cohort, in Pernambuco, Northeast Brazil. Braz J Microbiol. 2024;55(3):2643-2654. https://doi.org/10.1590/0037-8682-0119-2022
11. Cardoso JP, Calazans MIP, Carneiro ALFC, Costa CM, Monteiro ELO, Aristizábal LYG, et al. Association between multimorbidity, intensive care unit admission, and death in patients with COVID-19 in Brazil: a cross-section study, 2020. Sao Paulo Med J. 2022;141(3):e2022226. https://doi.org/10.1590/1516-3180.2022.0226.R1.21072022
12. Green A, Rachoin JS, Schorr C, Dellinger P, Casey JD, Park I, et al. Timing of invasive mechanical ventilation and death in critically ill adults with COVID-19: A multicenter cohort study. PLoS One. 2023;18(6):e0285748. https://doi.org/10.1371/journal.pone.0285748
13. Maurício AB, Cavalcante AMRZ, de Sá ES, Bruni LG, Vieira LGD, Costa A, et al. Accuracy of the defining characteristics of respiratory nursing diagnoses in patients with COVID-19. Int J Nurs Knowl. 2025;36(3):275-283. https://doi.org/10.1111/2047-3095.12481
14. Brasil. Conselho Federal de Enfermagem. Resolução COFEN nº 736, de 17 de janeiro de 2024. Dispõe sobre a implementação do Processo de Enfermagem em todo contexto socioambiental onde ocorre o cuidado de enfermagem. Diário Oficial da União. 2024 Jan 23;Seção 1(16):74.
15. Monsen KA, Heermann Langford L, Bakken S, Dunn Lopez K. Standardized nursing terminologies come of age: advancing quality of care, population health, and health equity across the care continuum. J Am Med Inform Assoc. 2023;30(11):1757-1759. https://doi.org/10.1093/jamia/ocad173
16. Rabelo-Silva ER, Dantas Cavalcanti AC, Ramos Goulart Caldas MC, Lucena A de F, Almeida M de A, Linch GF da C, et al. Advanced Nursing Process quality: Comparing the International Classification for Nursing Practice (ICNP) with the NANDA-International (NANDA-I) and Nursing Interventions Classification (NIC). J Clin Nurs. 2017;26(3-4):379-387. https://doi.org/10.1111/jocn.13387
17. Herdman TH, Kamitsuru S, Lopes CT, editores. NANDA-I nursing diagnoses: definitions and classification 2024-2026. 13. ed. New York: Thieme; 2024.
18. Kim M, Kim Y, Choi M. Intensive care unit nurses’ experiences of nursing concerns, activities, and documentation on patient deterioration: A focus-group study. Aust Crit Care. 2025;38(2):101126. https://doi.org/10.1016/j.aucc.2024.09.011
19. De Groot K, De Veer AJE, Paans W, Francke AL. Use of electronic health records and standardized terminologies: A nationwide survey of nursing staff experiences. Int J Nurs Stud. 2020;104:103523. https://doi.org/10.1016/j.ijnurstu.2020.103523
20. Lima-Medeiros GM de, Menezes-Dos-Santos CR, Jesus-Santos T de, Fraga-Santos E, Centenaro-Vaez A, Soares-Pinheiro FG de M, et al. Nursing diagnoses for patients hospitalized with COVID-19 in critical care units in Brazil: A cross-sectional study. Enferm Intensiva (Engl Ed). 2025;36(2):500541. https://doi.org/10.1016/j.enfie.2025.500541
21. Gomes GLL, Oliveira FMRL de, Leal NP da R, Guimarães KSL, Silva DF da, Barbosa KTF. Diagnósticos/resultados e intervenções de enfermagem para pacientes com COVID-19: estudo documental retrospectivo. Online Braz. J. Nurs. 2021;20(Suppl 1):e6512. https://doi.org/10.17665/1676-4285.2021651
22. Ghaferi AA, Schwartz TA, Pawlik TM. STROBE Reporting Guidelines for Observational Studies. JAMA Surg. 2021;156(6):577-578. https://doi.org/10.1001/jamasurg.2021.0528
23. Borges F, Bernardino E, Rorato C, Bobrowec DCDR, Silva OLDS, Carvalho AGRP de, et al. Nursing care for hospitalized patients with COVID-19 in light of Fundamental Care. Rev Bras Enferm. 2025;78(2):e20240075. https://doi.org/10.1590/0034-7167-2024-0075
24. Paiva R de M, Ferreira L de L, Bezerril MDS, Chiavone FTB, Salvador PTC de O, Santos VEP. Infection factors related to nursing procedures in Intensive Care Units: a scoping review. Rev Bras Enferm. 2021;74(1):e20200731. https://doi.org/10.1590/0034-7167-2020-0731
25. Castro-Trujillo S, Castro-Meneses J, Rojas MC, Castro-Amaya M, Lastra G, Narváez CF. Regulatory cytokines modulate early isotype-specific response associated with COVID-19 survival. Front Immunol. 2025;16:1543626. https://doi.org/10.3389/fimmu.2025.1543626
26. Silva CLB de, Moura EL de, Dantas TN do N, Matias KC, Carvalho LM de, Vitor AF. Nursing diagnoses in patients with COVID-19 admitted to the intensive care unit: CROSS-MAPPING. Heliyon. 2024;10(5):e27088. https://doi.org/10.1016/j.heliyon.2024.e27088
27. Silva AMB da, Bim LL, Bim FL, Sousa AFL, Domingues PCA, Nicolussi AC, et al. Patient safety and infection control: bases for curricular integration. Rev Bras Enferm. 2018;71:1170-1177. https://doi.org/10.1590/0034-7167-2017-0314
28. NCD Risk Factor Collaboration (NCD-RisC). Worldwide trends in diabetes prevalence and treatment from 1990 to 2022: a pooled analysis of 1108 population-representative studies with 141 million participants. Lancet. 2024;404(10467):2077-2093. https://doi.org/10.1016/S0140-6736(24)02317-1
29. Zahedi M, Kordrostami S, Kalantarhormozi M, Bagheri M. A Review of Hyperglycemia in COVID-19. Cureus. 2023;15(4):e37487. https://doi.org/10.7759/cureus.37487
30. Chander S, Deepak V, Kumari R, Leys L, Wang HY, Mehta P, et al. Glycemic Control in Critically Ill COVID-19 Patients: Systematic Review and Meta-Analysis. J Clin Med. 2023;12(7):2555. https://doi.org/10.3390/jcm12072555
31. Azevedo C, Moura C de C, Salgado PO, Mata LRF da, Domingos CS, Ercole FF, et al. NANDA-I® nursing diagnoses in adult critical patients with COVID-19. Acta Paul. Enferm. (Online). 2022;35:eAPE03722. http://dx.doi.org/10.37689/acta-ape/2022AO03722
32. Heikkilä A, Lehtonen L, Junttila K. Consequences of Inpatient Falls in Acute Care: A Retrospective Register Study. J Patient Saf. 2024;20(5):340-344. https://doi.org/10.1097/PTS.0000000000001230
33. McKercher JP, Peiris CL, Hill AM, Peterson S, Thwaites C, Fowler-Davis S, et al. Hospital falls clinical practice guidelines: a global analysis and systematic review. Age Ageing. 2024;53(7):afae149. https://doi.org/10.1093/ageing/afae149
34. Assis SF de, Vieira DFVB, Sousa FREG de, Pinheiro CE de O, Prado PR do. Adverse events in critically ill patients: a cross-sectional study. Rev Esc Enferm USP. 2022;56:e20210481. https://doi.org/10.1590/1980-220X-REEUSP-2021-0481en
35. Specht AM, Sousa GP de, Beghetto MG. Incidence of falls in a cohort of critical adults: a cause for concerns? Rev Gaucha Enferm. 2020;41(spe):e20190167. https://doi.org/10.1590/1983-1447.2020.20190167
36. Asghari E, Archibald M, Roshangar F. Nursing interventions for patients with COVID-19: A medical record review and nursing interventions classification study. Int J Nurs Knowl. 2022;33(1):57-63. https://doi.org/10.1111/2047-3095.12332
37. Osuna-Padilla I, Rodríguez-Moguel NC, Aguilar-Vargas A, Rodríguez-Llamazares S. Safety and tolerance of enteral nutrition in COVID-19 critically ill patients, a retrospective study. Clin Nutr ESPEN. 2021;43:495-500. https://doi.org/10.1016/j.clnesp.2021.02.015
38. Lopes MV de O, Silva VM da, Herdman TH. Causation and Validation of Nursing Diagnoses: A Middle Range Theory. Int J Nurs Knowl. 2017;28(1):53-59. https://doi.org/10.1111/2047-3095.12104
39. Frota OP, Paula FM, Ferreira DN, Ferreira-Júnior MA, Domingues EAR, Ruiz JS, et al. Incidence, characteristics and influencing factors of medical adhesive-related skin injury in the indwelling urinary catheter attachment region in critically ill patients: A longitudinal study. Nurs Crit Care. 2025;30(2):e13253. https://doi.org/10.1111/nicc.13253
40. Lichterfeld-Kottner A, El Genedy M, Lahmann N, Blume-Peytavi U, Büscher A, Kottner J. Maintaining skin integrity in the aged: A systematic review. Int J Nurs Stud. 2020;103:103509. https://doi.org/10.1016/j.ijnurstu.2019.103509
41. Batassini É, Beghetto MG. Constipation in a cohort prospective in adult critically ill patients: How much occurs and why? Enferm Intensiva (Engl Ed). 2019;30(3):127-134. https://doi.org/10.1016/j.enfie.2018.08.001
42. Pérez-Sánchez J, Fernández-Boronat J, Martínez-Méndez E, Marín-Cagigas ML, Mota-Puerto D, Pérez-Román MC, et al. Evaluation and handling of constipation in critical patients. Enferm Intensiva. 2017;28(4):160-168. https://doi.org/10.1016/j.enfie.2017.10.003
43. Herdman TH, Kamitsuru S, Lopes CT, editores. NANDA-I nursing diagnoses: definitions and classification 2021-2023. 12. ed. New York: Thieme; 2021.
44. Tajari M, Ashktorab T, Ebadi A. Components of safe nursing care in the intensive care units: a qualitative study. BMC Nurs. 2024;23(1):613. https://doi.org/10.1186/s12912-024-02281-5
45. Hernández AD, Márquez DLD, Muñiz GM, Garcia CÁT. Frecuencia de diagnósticos de enfermería en pacientes hospitalizados con infección Covid-19. Rev. enferm. neurol. 2022;21(1):29-40. https://doi.org/10.51422/ren.v21i1.343
46. Correia TSP, Martins MMFPS, Barroso FF, Pinho LG, Fonseca C, Valentim O, et al. The Implications of Family Members’ Absence from Hospital Visits during the COVID-19 Pandemic: Nurses’ Perceptions. Int J Environ Res Public Health. 2022;19(15):8991. http://dx.doi.org/10.3390/ijerph19158991
47. Santra D, Banerjee A, De SK, Thatoi H, Maiti S. Relation of ACE2 with co-morbidity factors in SARS-CoV-2 pathogenicity. Comp Clin Path. 2023;32(2):179-189. https://doi.org/10.1007/s00580-023-03434-9
48. Santos CRM dos, Santos T de J, Vaez AC, Araújo D de C. Analysis of the nursing diagnosis of [ineffective breathing pattern (00032)] in patients hospitalized with COVID-19: A cross-sectional study. Int J Nurs Knowl. 2025;1-9. https://doi.org/10.1111/2047-3095.70007
49. Maurício AB, Silva VM da, Cavalcante AMRZ, Bruni LG, Moorhead SA, Swanson E, et al. Evidence of internal structure validity of the nursing outcome “Mechanical Ventilation Weaning Response: Adult (0412)” for critically ill COVID-19 patients. Int J Nurs Knowl. 2025;1-10. https://doi.org/10.1111/2047-3095.70020
50. Barreto LNM, Silva MB da, Nomura ATG, Lucena A de F, Almeida M de A. Clinical evolution of nursing outcome indicators in patients with ineffective breathing pattern. Rev. eletrônica enferm. 2020;22:60784. https://doi.org/10.5216/ree.v22.60784
51. Barioni EMS, Nascimento C da S do, Amaral TLM, Ramalho Neto JM, Prado PR do. Clinical indicators, nursing diagnoses, and mortality risk in critically ill patients with COVID-19: a retrospective cohort. Rev Esc Enferm USP. 2022;56:e20210568. https://doi.org/10.1590/1980-220X-REEUSP-2021-0568en
52. Sá ES de, Maurício AB, Bruni LG, Vieira LGD, Santos VB, Cavalcante AMRZ, et al. Content analysis of NOC outcomes related to mechanical ventilation in people with COVID-19. Rev Esc Enferm USP. 2024;58:e20230343. https://doi.org/10.1590/1980-220X-REEUSP-2023-0343en
53. Silva LCR da, Tonelli IS, Oliveira RCC, Lemos PL, Matos SS de, Chianca TCM. Clinical study of Dysfunctional Ventilatory Weaning Response in critically ill patients. Rev Lat Am Enfermagem. 2020;28:e3334. https://doi.org/10.1590/1518-8345.3522.3334
54. Brasil. Conselho Federal de Enfermagem. Resolução COFEN nº 639/2020. Dispõe sobre as competências do Enfermeiro no cuidado aos pacientes em ventilação mecânica no ambiente extra e intra-hospitalar. Diário Oficial da União. 2020 Maio 8;Seção 1(87):222.
55. Dantas JR, Almeida ATD, Matias KC, Fernandes MI da CD, Tinôco JD de S, Lopes MV de O, et al. Accuracy of the nursing diagnosis of ineffective airway clearance in intensive care unit patients. Rev Bras Enferm. 2023;76(1):e20220174. https://doi.org/10.1590/0034-7167-2022-0174
56. Akhu-Zaheya L, Al-Maaitah R, Bany Hani S. Quality of nursing documentation: Paper-based health records versus electronic-based health records. J Clin Nurs. 2018;27(3-4):e578-3589. https://doi.org/10.1111/jocn.14097
57. Baumann LA, Baker J, Elshaug AG. The impact of electronic health record systems on clinical documentation times: A systematic review. Health Policy. 2018;122(8):827-836. https://doi.org/10.1016/j.healthpol.2018.05.014
58. Hants L, Bail K, Paterson C. Clinical decision-making and the nursing process in digital health systems: An integrated systematic review. J Clin Nurs. 2023;32(19-20):7010-7035. https://doi.org/10.1111/jocn.16823
59. Tosun H, Tosun A, Ödül Özkaya B, Gül A. The Most Commonly Determined Nursing Diagnoses According to NANDA-I Taxonomy and Difficulties Using the Nursing Process in COVID-19 Outbreak. Clin Nurs Res. 2022;31(3):395-403. https://doi.org/10.1177/10547738211051565
Submissão: 21-Jul-2025
Editores:
Rosimere Ferreira Santana (ORCID: 0000-0002-4593-3715)
Geilsa Soraia Cavalcanti Valente (ORCID: 0000-0003-4488-4912)
Suzana Mangueira (ORCID: 0000-0003-0931-8675)
Autor correspondente: Agueda Maria Ruiz Zimmer Cavalcante (aguedacavalcante@ufg.br)
Editora:
Escola de Enfermagem Aurora de Afonso Costa – UFF
Rua Dr. Celestino, 74 – Centro, CEP: 24020-091 – Niterói, RJ, Brasil
E-mail da revista: objn.cme@id.uff.br
